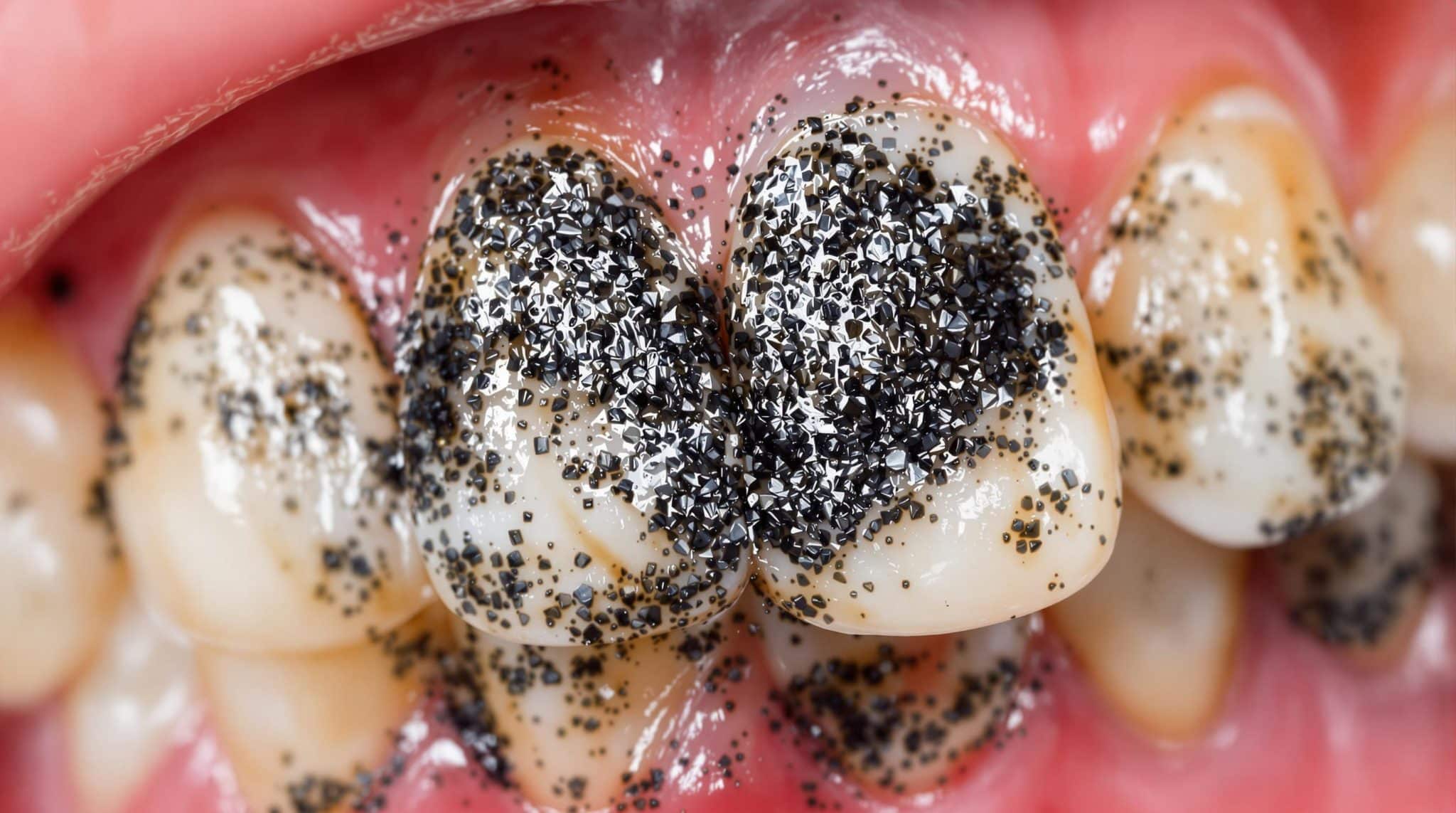
Le tartre noir sur les dents, souvent source de complexes et de préoccupations pour la santé bucco-dentaire, résulte d’une accumulation de plaque dentaire minéralisée combinée à des facteurs comme le tabac ou certaines boissons. Cet article décrypte les mécanismes de formation de ces dépôts pigmentés, tout en offrant des solutions concrètes pour prévenir leur apparition et les éliminer efficacement. Vous découvrirez comment adapter votre hygiène buccale et choisir les bons outils pour retrouver des dents saines, loin des risques de gingivite ou de parodontite.
Sommaire
- Le tartre noir dentaire : définition et mécanismes
- Origines multifactorielles et implications sanitaires
- Reconnaître les signes avant-coureurs
- Stratégies d’élimination efficaces
- Mesures prophylactiques durables, notamment une hygiène bucco-dentaire optimisée.
Le tartre noir dentaire : définition et mécanismes
Nature et composition spécifique
Le tartre noir prend naissance lorsque la plaque dentaire, pellicule bactérienne initialement molle, subit une minéralisation progressive. Ce processus débute par l’accumulation de protéines salivaires et de résidus alimentaires autour des collets dentaires. En 48 heures, les ions calcium et phosphate de la salive cristallisent ces dépôts, formant une structure calcaire poreuse. Les pigments issus du tabac, du café ou des bactéries chromogènes s’infiltrent alors dans cette matrice, lui conférant sa teinte caractéristique.
Contrairement au tartre classique jaunâtre, le tartre noir présente une densité minérale accrue et une affinité particulière pour les zones sous-gingivales. Sa structure stratifiée révèle des couches successives de cristaux d’hydroxyapatite imprégnés de composés ferreux et de mélanines bactériennes. Cette combinaison unique explique sa résistance au nettoyage et inflammations gingivales.
Localisation typique et manifestations
Les faces internes des incisives inférieures constituent le site privilégié du tartre noir en raison de la proximité des glandes salivaires sublinguales. Ces dernières sécrètent une salive riche en bicarbonates et en minéraux, accélérant la calcification des dépôts. La morphologie concave de cette région dentaire favorise également la rétention des particules alimentaires et bactériennes.
L’évolution du tartre noir suit une chronologie caractéristique : d’abord lisse et translucide, la plaque se transforme en dépôt rugueux en 72 heures. Après deux semaines, la minéralisation complète produit une surface irrégulière qui attire les colorants externes. Les stades avancés présentent des concrétions noirâtres adhérentes pouvant s’étendre sous la gencive.
| Critère | Plaque Dentaire | Tartre Noir | Caries |
|---|---|---|---|
| Nature | Film collant de bactéries et résidus | Plaque minéralisée et colorée | Destruction des tissus dentaires |
| Apparence | Incolore ou blanchâtre | Noirâtre à brun foncé | Taches blanches puis trous noirs |
| Formation | Quelques heures après le repas | 48h à 14 jours sans brossage | Progressive sur plusieurs mois |
Processus de minéralisation accélérée
La salive joue un double rôle dans la formation du tartre noir. Son pH alcalin favorise la précipitation des minéraux, tandis que ses protéines amyloïdes servent de matrice à la cristallisation. Les fumeurs voient ce processus s’accélérer par la nicotine qui modifie la composition ionique de leur salive, créant un environnement propice aux dépôts pigmentés.
Certains facteurs externes potentialisent cette minéralisation : les boissons acides érodent l’émail, exposant la dentine plus poreuse. Les bains de bouche alcoolisés assèchent les muqueuses, réduisant l’action nettoyante naturelle de la salive. Une étude récente montre que le thé noir triple la vitesse de coloration des dépôts calcifiés comparé au café.
- Coloration foncée persistante – dépôts brun-noirâtre localisés près des gencives ou entre les dents
- Texture rugueuse au toucher – surface irrégulière contrastant avec l’émail lisse
- Localisation caractéristique – prédilection pour les faces internes des incisives inférieures
- Saignements gingivaux récurrents – signe d’irritation des tissus par les dépôts calcifiés
- Halitose résistante – mauvaise haleine persistante malgré une hygiène buccale rigoureuse
Origines multifactorielles et implications sanitaires
Hygiène buccale déficiente
Un brossage horizontal agressif use l’émail et néglige les zones interdentaires, favorisant l’accumulation plaqueuse. Cette technique incorrecte laisse jusqu’à 40% des surfaces dentaires non nettoyées, selon les observations cliniques.
Les accessoires complémentaires transforment l’efficacité du nettoyage. Le fil dentaire atteint les espaces serrés, tandis que les brossettes interdentaires éliminent les débris dans les zones plus larges. Une étude montre que leur utilisation quotidienne réduit de 35% la formation de tartre sous-gingival en six mois.
Les intervalles entre les soins déterminent la progression des dépôts. Un nettoyage professionnel annuel suffit généralement, mais les fumeurs ou patients diabétiques nécessitent souvent des séances trimestrielles pour contrôler la minéralisation accélérée.
Influence des habitudes de vie
Les tanins du vin rouge créent des complexes chromogènes avec les protéines salivaires. Ces composés adhèrent au tartre naissant, formant un biofilm pigmenté résistant aux enzymes buccales. La consommation régulière double le risque de coloration persistante.
L’alcool modifie la viscosité salivaire, réduisant son pouvoir tampon. Cette déshydratation locale favorise l’adhésion des bactéries Gram-négatives, responsables des inflammations gingivales. Les fumeurs présentent ainsi une flore microbienne trois fois plus agressive que les non-fumeurs.
Les régimes riches en agrumes ou sodas abaissent le pH buccal sous 5,5, seuil critique de déminéralisation. L’émail érodé devient poreux, captant davantage les pigments et accélérant la fixation des dépôts calcifiés.
Reconnaître les signes avant-coureurs
Les premières manifestations du tartre noir apparaissent sous forme de fines stries brunâtres le long des collets dentaires. Ces lignes pigmentées s’épaississent progressivement, formant un liseré discontinu qui s’étend vers la racine. La texture granuleuse au toucher lingual constitue un indicateur précoce de minéralisation avancée.
Une sensibilité dentaire persistante aux variations thermiques signale souvent l’extension sous-gingivale des dépôts. Lorsque la douleur s’accompagne de saignements spontanés ou d’un déchaussement visible, cela indique une atteinte parodontale nécessitant une intervention urgente. Ces symptômes traduisent une destruction active des tissus de soutien de la dent.
Stratégies d’élimination efficaces
Interventions professionnelles
Les ultrasons dentaires fragmentent les dépôts calcifiés par vibrations à 25-50 kHz, préservant l’émail grâce à un refroidissement hydrique constant. Cette méthode permet d’atteindre les zones sous-gingivales jusqu’à 5 mm de profondeur avec une précision de 0,2 mm.
Après un surfaçage radiculaire, l’utilisation temporaire de bains de bouche à la chlorhexidine 0,12% pendant 15 jours empêche les réinfections. Un brossage doux avec une brosse chirurgicale à poils extra-souples est recommandé pendant la cicatrisation des tissus.
Les patients à risque modéré bénéficient d’un détartrage semestriel, tandis que les fumeurs ou diabétiques nécessitent des interventions trimestrielles pour contrôler la repigmentation rapide des dépôts.
Méthodes domestiques complémentaires
Les cure-dents métalliques rayent l’émail et provoquent des micro-abrasions favorisant l’adhérence bactérienne. Leur utilisation répétée multiplie par sept les risques de fissures cervicales selon les études récentes.
Les brosses électriques à capteur de pression intégré réduisent de 40% les lésions gingivales comparées aux modèles manuels. Les têtes oscillo-rotatives à poils inclinés à 16° éliminent 35% plus de plaque dans les espaces interdentaires.
Un protocole efficace associe brossage et irrigation.
Cas particuliers et précautions
Les porteurs de bagues orthodontiques doivent utiliser des brossettes coniques de 0,6 à 1,2 mm de diamètre, combinées à un enfileur de fil dentaire spécifique pour nettoyer sous les arcs métalliques.
Le nettoyage péri-prothétique requiert des gels nettoyants au pH neutre et des brosses interdentaires en nylon revêtu, évitant les rayures sur les matériaux céramiques. Un contrôle mensuel des joints de couronnes permet de détecter précocement les infiltrations.
Les patients à haut risque carieux bénéficient de dentifrices enrichis en fluorure stanneux et phosphate de calcium amorphe, combinant action reminéralisante et inhibition bactérienne.
Mesures prophylactiques durables, notamment une hygiène bucco-dentaire optimisée.
Optimisation de l’hygiène quotidienne
Le choix des outils de nettoyage dépend de l’espace interdentaire mesuré par des sondes calibrées. Les brossettes de 0,4 mm conviennent aux espaces serrés, tandis que les modèles de 1,5 mm nettoient efficacement les diastèmes. La méthode Bass modifiée, avec des mouvements vibratoires à 45° sur le sillon gingival, élimine 28% plus de plaque qu’un brossage traditionnel.
Un protocole efficace alterne deux minutes de brossage électrique le matin avec une séance de fil dentaire ciré le soir. Cette routine réduit l’accumulation plaqueuse de 60% sur six mois selon les études cliniques.
Les séances de nettoyage doivent être fractionnées en quatre passages de 30 secondes par arcade dentaire, garantissant une couverture complète des surfaces occlusales, vestibulaires et linguales.
Adaptation nutritionnelle
Les fromages à pâte dure comme le comté augmentent le pH salivaire de 0,5 unité pendant 30 minutes après consommation. Leur matrice lipidique forme un film protecteur inhibant l’adhésion bactérienne sur l’émail.
La consommation de café doit suivre la règle des 20 minutes : attendre ce délai après le repas permet à la salive de neutraliser les acides alimentaires. L’ajout de lait atténue de 40% le pouvoir colorant des tanins grâce à la caséine.
Le clou de girofle moulu, riche en eugénol, réduit la formation de biofilm de 35% lorsqu’incorporé à raison de 2% dans un dentifrice maison. Son action antioxydante limite l’oxydation des pigments tartriques.
Surveillance active
Les miroirs dentaires grossissants à LED révèlent les dépôts naissants grâce à un éclairage à 450 nm. Les zones à risque apparaissent en fluorescence jaune-vert sous cette longueur d’onde spécifique.
Une modification de texture gingivale vers un aspect fripé ou érythémateux signale souvent une inflammation sous-jacente. Ces changements nécessitent une consultation dans les 48 heures pour prévenir la progression vers la parodontite.
Les révélateurs de plaque à base d’érythrosine permettent de visualiser les zones négligées. Les colorations roses indiquent des dépôts récents, tandis que les zones bleues trahissent une plaque mature prête à se minéraliser.
Innovations préventives
Les applications mobiles de suivi dentaire analysent les photos de plaque via l’IA, détectant les zones à risque avec 92% de précision. Elles génèrent des rapports personnalisés et des rappels de brossage adaptés au profil utilisateur.
Les nouveaux dentifrices au pyrophosphate de zinc forment un complexe insoluble avec le calcium salivaire, bloquant 70% de la minéralisation plaqueuse. Leur action est potentialisée par la présence de xylitol, inhibiteur métabolique des streptocoques mutans.
Les recherches sur les peptides AMPs visent à développer des inhibiteurs de minéralisation ciblant spécifiquement les protéines de la matrice tartrique. Ces molécules prometteuses pourraient révolutionner la prévention d’ici 2025.
Les probiotiques à base de Streptococcus salivarius M18 produisent des bactériocines neutralisant les pathogènes parodontaux. Une cure de 3 mois réduit de 55% la formation de tartre noir chez les patients à risque.
Le tartre noir résulte de la minéralisation progressive de la plaque dentaire, accentuée par des facteurs comme le tabac ou une hygiène insuffisante. Un détartrage professionnel s’impose pour l’éliminer, tandis qu’un brossage méticuleux et des contrôles réguliers en préviennent la réapparition. Agir dès aujourd’hui préserve l’éclat naturel des dents et évite les complications gingivales à long terme.
FAQ
Le tartre noir cause-t-il toujours des caries ?
Le tartre noir ne cause pas toujours des caries, mais il peut y contribuer. Étant une accumulation de plaque dentaire durcie, sa présence indique souvent une mauvaise hygiène bucco-dentaire, ce qui augmente le risque de caries.
Bien que le tartre noir lui-même ne soit pas la cause directe des caries, il crée un environnement propice à leur développement. Les bactéries présentes dans le tartre se nourrissent des sucres, produisant des acides qui attaquent l’émail des dents.
Comment différencier tartre noir et nécrose ?
Le tartre noir est une accumulation de plaque dentaire durcie et colorée, due à une mauvaise hygiène et à des facteurs comme le tabac ou certains aliments. Il se manifeste par des dépôts rugueux à la base des dents.
La nécrose dentaire est la mort des tissus à l’intérieur de la dent, souvent causée par une infection ou un traumatisme. Elle peut entraîner une douleur intense, une décoloration de la dent, et parfois un gonflement de la gencive.
Le tartre durci est-il plus dangereux ?
Oui, le tartre durci, en particulier le tartre noir, est plus dangereux pour la santé bucco-dentaire car il abrite des bactéries. Il peut entraîner une inflammation des gencives (gingivite) qui, si elle n’est pas traitée, peut évoluer en parodontite, une maladie plus grave.
Le tartre favorise également l’apparition de caries en créant un environnement propice à la prolifération des bactéries responsables de la dégradation de l’émail dentaire. Il est essentiel de consulter un dentiste pour un détartrage régulier.
Quels sont les risques du tartre noir sous-gingival ?
Le tartre noir sous-gingival peut provoquer une inflammation des gencives, les rendant rouges, gonflées et susceptibles de saigner facilement, ce qui est un signe de gingivite. Si la gingivite n’est pas traitée, elle peut évoluer en parodontite.
La parodontite peut entraîner une détérioration de l’os et des tissus qui soutiennent la dent, une mauvaise haleine (halitose) et l’apparition de caries. Un détartrage régulier est donc important pour prévenir ces complications.
Existe-t-il des dentifrices spécifiques anti-tartre noir ?
Bien qu’il n’existe pas de dentifrice spécifiquement formulé « anti-tartre noir », plusieurs dentifrices peuvent aider à prévenir et à réduire l’accumulation de tartre. Ces dentifrices contiennent des ingrédients actifs qui combattent la plaque dentaire et empêchent sa calcification en tartre.
Les dentifrices anti-tartre contiennent généralement des ingrédients spécifiques comme l’hexa métaphosphate de sodium, qui crée une barrière protectrice sur les dents pour empêcher le dépôt de tartre. Le fluor est également un ingrédient clé pour renforcer l’émail.
Le tartre noir peut-il affecter les implants dentaires ?
Oui, le tartre, y compris le tartre noir, peut affecter les implants dentaires. Le tartre est une accumulation de plaque dentaire durcie qui, si elle n’est pas éliminée, peut abriter des bactéries nuisibles pour les gencives et les dents, y compris les implants dentaires.
Le tartre au pourtour des implants peut contribuer à la péri-implantite, une inflammation des tissus autour de l’implant, qui peut entraîner une perte osseuse progressive et, éventuellement, le rejet de l’implant.